Foto credit: Photos.com/Rice University via EurekAlert.org
Drei Patienten, die unter erblichen Blutkrankheiten gelitten hatten, wurden durch eine neue Gentherapie mit CRISPR-Cas geheilt, bei der Ärzte die DNA von Vorläufern roter Blutkörperchen modifizierten. Die verantwortlichen Wissenschaftler haben diese Ergebnisse letzten Monat vorgestellt.
Die Entwicklung der DNA-Editiermethode CRISPR-Cas löste eine Revolution in der Mikro- und Molekularbiologie aus, da mit dieser Methode Gene spezifisch ein- und ausgeschaltet werden können. Forscher können diese Methode auch verwenden, um bestimmte Krankheiten, wie AIDS, zu verhindern, indem sie Gene in Embryonen reparieren oder modifizieren, wie es der chinesische Wissenschaftler Jiankui He von der Shenzhen Universität mit den Zwillingen Lulu und Nana getan hat.
Kürzlich gelang es amerikanischen und schweizerischen Wissenschaftlern der Unternehmen CRISPR Therapeutics und Vertex Pharmaceuticals Incorporated, erstmals Krankheiten bei erwachsenen Patienten mit CRISPR-Cas zu heilen. Infolgedessen benötigen zwei Patienten mit Thalassämie und ein Patient mit einer Sichelzellenerkrankung keine Medikamente oder Bluttransfusionen mehr.
Embryonales Hämoglobin
Sichelzellenkrankheit und Thalassämie sind erbliche Formen der Anämie. Beide Krankheiten werden durch einen Fehler im Hämoglobin verursacht, einer Substanz im Blut, die Sauerstoff durch den Körper transportiert. Die Wissenschaftler aktivierten mit CRISPR-Cas eine alternative Form von Hämoglobin, die normalerweise nur bei Säuglingen im Mutterleib aktiv ist: das embryonale Hämoglobin. Diese Variante ist fehlerfrei und kann die Rolle des defekten Hämoglobins übernehmen.
Innerhalb der ersten Monate eines Babys findet ein Übergang vom fetalen Hämoglobin zur erwachsenen Form dieses Sauerstofftransporters statt. Zu diesem Zeitpunkt blockiert ein spezifischer Inhibitor die Produktion des embryonalen Hämoglobins. Die Gentherapie konzentriert sich auf diesen Inhibitor: Die Forscher zerschneiden die dafür kodierende DNA mit CRISPR-Cas. Infolgedessen enthalten rote Blutkörperchen wieder embryonales und damit, funktionelles Hämoglobin. In den Monaten nach der Gentherapie stieg der Anteil an embryonalem Hämoglobin bei Patienten von fast null auf etwa fünfzig Prozent.
Außerhalb des Körpers
Die Gentherapie wird in den Stammzellen des Patienten durchgeführt: den Zellen, die alle Blutzellen produzieren, einschließlich der roten. Die Ärzte isolierten diese Stammzellen aus dem Knochenmark der Patienten und veränderten sie im Labor genetisch. Stammzellen, die im Knochenmark des Patienten verbleiben, produzieren jedoch weiterhin rote Blutkörperchen mit dem defekten Hämoglobin. Daher töteten Ärzte diese Stammzellen mit einer Chemotherapie ab, bevor sie die genetisch veränderten Stammzellen wieder in das Knochenmark einbringen.
Die Behandlung der Stammzellen außerhalb des Körpers ist laut John van der Oost, Mikrobiologe an der Wageningen University & Research in den Niederlanden, ein großer Vorteil. Er ist nicht an der Forschung beteiligt, sondern ein CRISPR-Cas-Pionier. “Da die Wissenschaftler im Labor genetische Anpassungen vornehmen, können sie die DNA der Stammzellen nach der CRISPR-Cas-Behandlung von Anfang bis Ende ‘lesen’ und prüfen, ob die molekularen Werkzeuge die richtigen Anpassungen vorgenommen haben.” Die Ärzte führen dann nur die Stammzellen wieder ein, deren DNA die beabsichtigten Modifikationen aufweist, ohne die DNA zusätzlich zu verändern. “Auf diese Weise kann eine solche Gentherapie einwandfrei durchgeführt werden”, sagt Van der Oost.
Knochenschmerzen
Jedes Jahr werden weltweit etwa 300.000 neue Sichelzellenpatienten und 56.000 Thalassämiepatienten geboren. Die Krankheit tritt hauptsächlich in Afrika, im Nahen Osten und in Indien auf, hat sich aber von dort auf den Rest der Welt ausgebreitet. Sowohl bei Thalassämie als auch bei Sichelzellenerkrankungen leben rote Blutkörperchen durchschnittlich 30 Tage anstelle der üblichen 120 Tage. Dies liegt daran, dass diese roten Blutkörperchen aufgrund ihrer abnormalen Struktur schnell abgebaut werden. Bei Thalassämie-Patienten geschieht dies manchmal sogar, bevor die roten Blutkörperchen das Knochenmark verlassen. Infolgedessen sind Patienten mit schwerer Thalassämie während ihres gesamten Lebens auf Bluttransfusionen angewiesen.
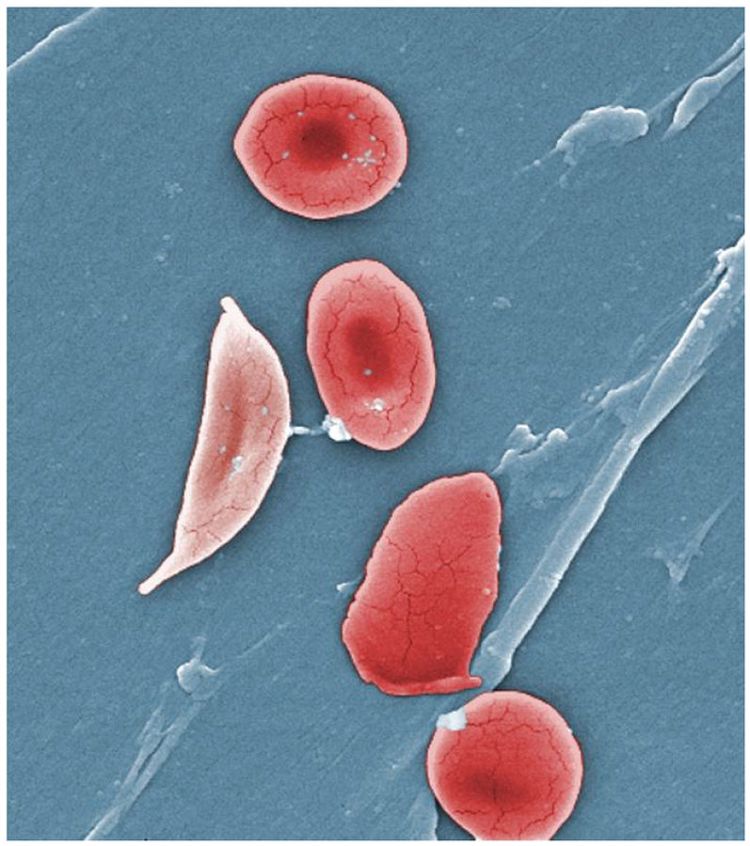
Bei Sichelzellenerkrankungen verwandeln sich die normalerweise runden roten Blutkörperchen in sichelförmige Zellen, wenn sie in eine sauerstoffarme Umgebung eintreten. Infolgedessen haften sie zusammen, binden an die Blutgefäßwand und verstopfen so kleine Blutgefäße. Dies geschieht im ganzen Körper, aber insbesondere Blockaden in den Knochen verursachen starke Schmerzen. Anämie, Blockaden (bei Sichelzellenerkrankungen) und Eisenüberladung (bei Thalassämie) führen langfristig zu Organschäden. Infolgedessen liegt die durchschnittliche Lebenserwartung von Sichelzellen- und Thalassämie-Patienten zwischen 50 und 55 Jahren.
Stammzelltransplantation
Bart Biemond, Internist-Hämatologe und Professor für Hämoglobinopathie am Amsterdamer UMC und an der Universität Amsterdam (UvA), ist auf Sichelzellenerkrankungen und Thalassämie spezialisiert. Er ist nicht an dieser spezifischen Forschung beteiligt, nennt die Therapie aber vielversprechend. “Die Patienten in dieser Studie sind von ihrem Zustand geheilt und haben jetzt Blutwerte, die sie noch nie zuvor hatten”, sagt Biemond. “Ich sehe definitiv eine Zukunft für diese neue Gentherapie.”
Credit: Anatomy & Physiology, Connexions Web site, CC-by 3.0 via Wikimedia Commons.
Biemond und seine Kollegen vom Amsterdamer UMC behandeln derzeit Sichelzellenerkrankungen und Thalassämie mit Stammzelltransplantationen. Während dieser Transplantation ersetzen sie die Stammzellen des Patienten durch die von gesunden Geschwistern. “Diese Methode ist erfolgreich: Alle Transplantationen, die wir bisher bei erwachsenen Sichelzellenpatienten durchgeführt haben, waren erfolgreich und erfordern keine Chemotherapie”, sagt Biemond. Ärzte führen eine Stammzelltransplantation bei Thalassämie fast ausschließlich bei Kindern durch, und für diese Behandlung ist eine Chemotherapie erforderlich. Das Problem ist, dass nur jeder zehnte Patient einen geeigneten Stammzellspender hat. Eine Transplantation mit gentechnisch veränderten Stammzellen des Patienten wäre daher eine gute Alternative für diejenigen, die keinen geeigneten Stammzellspender haben.
Zusätzlich zu Stammzelltransplantationen behandeln Ärzte Sichelzellenerkrankungen mit dem alten Chemotherapeutikum Hydroxyharnstoff. Dieses Medikament stimuliert wie die Gentherapie die Produktion von fötalem Hämoglobin, ist jedoch weniger effizient. Andere Medikamente verhindern die Sichelbildung der roten Blutkörperchen oder sorgen für eine höhere Sauerstoffaufnahme im Blut, aber diese Medikamente sind noch nicht auf dem Markt. “Ein weiterer Nachteil ist, dass diese Medikamente die starken Knochenschmerzen der Patienten nicht verhindern”, sagt Biemond. Ein anderes Arzneimittel verringert die Klebrigkeit der roten Blutkörperchen und damit die Anzahl der Schmerzattacken, heilt die Krankheit jedoch nicht. Gentherapie tut es.
Schwerwiegender Eingriff
Die klinische Studie zur CRISPR-Cas-Gentherapie bei Sichelzellenerkrankungen und Thalassämie befindet sich derzeit in der Anfangsphase. Biemond geht jedoch davon aus, dass diese Form der Gentherapie innerhalb von fünf Jahren auf den Markt kommen wird. Es gibt jedoch noch einige Probleme zu lösen. “Das Prinzip klingt ziemlich einfach, ist aber ein schwerwiegender Eingriff”, warnt Biemond. Die Patienten erhalten hohe Dosen einer Chemotherapie, um die unbehandelten Stammzellen abzutöten. Daher muss ein Patient fit genug sein, um sich einer Gentherapie zu unterziehen.
Darüber hinaus hat die Chemotherapie Nebenwirkungen, erhöht das Infektionsrisiko und kann zu Unfruchtbarkeit führen. Unfruchtbarkeit ist laut Biemond ein Problem, insbesondere bei Knochenmarktransplantationen oder Gentherapie bei Kindern: „Bei erwachsenen Patienten können Ärzte Spermien oder Eizellen einfrieren, aber bei Kindern sind diese Zellen noch nicht reif genug.“ Das bedeutet, dass Kinder, die in Zukunft mit dieser Gentherapie behandelt werden, wahrscheinlich selbst keine Kinder bekommen können.
Die CRISPR-Cas-Therapie ist nicht auf erbliche Bluterkrankungen beschränkt. Obwohl es derzeit schwierig ist, einen bestimmten Fehler in der DNA zu reparieren, können Ärzte diese Technik möglicherweise auch in Zukunft verwenden, um andere Erbkrankheiten wie Muskeldystrophie zu heilen.
Nicole van ‘t Wout Hofland hat diesen Artikel für biotechnologie.nl und NEMO Kennislink geschrieben.
Quelle
- Pressemitteilung: CRISPR Therapeutics and Vertex Announce New Clinical Data for Investigational Gene-Editing Therapy CTX001™ in Severe Hemoglobinopathies at the 25th Annual European Hematology Association (EHA) Congress – CRISPR Therapeutics, 12 Juni 2020